Dịch tễ học
Tỷ lệ mắc suốt đời của PTSD ở Canada được ước tính khoảng 9,2%, và hiện mắc (1 tháng) là 2,4% . Hơn 76% dân số Canada được báo cáo phơi nhiễm với một sự kiện san chấn tâm lý. Báo cáo nghiên cứu tỷ lệ lây nhiễm suốt đời của Mỹ và cộng đồng châu Âu là 6,4-6,8% và tỷ lệ trong 12 tháng là 1,1-3,5% . Các hình thức phổ biến nhất của chấn thương dẫn đến PTSD bao gồm cái chết bất ngờ của người thân, bị lạm dụng tình dục, người thân bị bệnh tật nghiêm trọng hoặc bị thương tích, có con bị bệnh nghiêm trọng và bị đánh đập bởi một đối tác hoặc người chăm sóc. Khởi phát thường là vào giữa đến cuối độ tuổi 20 và tỷ lệ này cao hơn khoảng hai lần ở phụ nữ so với nam giới.
PTSD có liên quan với suy yếu chức năng và chất lượng sống đáng kể, tỷ lệ thuận với sự gia tăng mức độ nghiêm trọng của các triệu chứng. Ngoài ra, PTSD có liên quan với tỷ lệ cao của cơn đau mãn tính, khó ngủ và rối loạn chức năng tình dục cũng như rối loạn chức năng nhận thức và vong tri. Nguy cơ tự tử tăng từ hai đến ba lần bởi sự hiện diện của PTSD.
PTSD có liên quan với chăm sóc sức khỏe ban đầu nhiều và lâu dài hơn là nằm viện cũng như sử dụng các dịch vụ chăm sóc sức khỏe tâm thần chuyên sâu. Trong số các nhân viên quân sự của Canada, sử dụng nhiều hơn các dịch vụ chăm sóc sức khỏe tâm thần có liên quan đến phơi nhiễm lũy tích suốt đời san chấn tâm lý, dạng san chấn tâm lý, can thiệp của triệu chứng PTSD, ý tưởng tự tử, nữ giới, và kèm theo trầm cảm nặng (MDD).
Bệnh kết hợp
Ước tính có khoảng 75% bệnh nhân bị PTSD có một rối loạn tâm thần kèm theo; và tỷ lệ này đặc biệt cao đối với các rối loạn lo âu và liên quan khác, MDD, rối loạn thách thức chống đối, ADHD, rối loạn sử dụng chất (SUD), phụ thuộc rượu và rối loạn nhân cách ranh giới (BPD). Sự kết hợp Rối loạn hoảng sợ hay rối loạn khí sắc được gắn liền với suy giảm chức năng lớn hơn PTSD đơn thuần. Bệnh nhân có kèm theo PTSD và BPD có một chất lượng sống kém, hơn là sự kết hợp với rối loạn tâm thần khác, và gia tăng tỷ lệ của một mưu toan tự tử suốt đời của bệnh nhân so với những rối loạn đơn thuần khác.
Chẩn đoán
Theo định nghĩa PTSD đòi hỏi phải tiếp xúc với san chấn tâm lý, bao gồm thực tế hoặc bị đe dọa tử vong, bị thương nghiêm trọng, hoặc bị lạm dụng tình dục. Nó được đặc trưng bởi những ký ức đau buồn hoặc phiền nhiễu hoặc những giấc mơ, những phản ứng phân ly và căng thẳng tâm lý hoặc sinh lý liên quan đáng kể đến sự kiện (Bảng 28). Một chẩn đoán của PTSD đòi hỏi các rối loạn có mặt lâu hơn một tháng; triệu chứng kéo dài > 3 ngày nhưng ít hơn một tháng có thể chẩn đoán là rối loạn stress cấp tính (ASD), nếu các tiêu chí yêu cầu ASD được đáp ứng.
Bảng 28. Chẩn đoán PTSD của DSM-5
• Những cá nhân đã bị tiếp xúc với cái chết thực sự hoặc bị đe dọa, bị thương nghiêm trọng, hoặc bị lạm dụng tình dục trong ≥1 trong các cách sau:
○ Trực tiếp trải qua hoặc chứng kiến sự kiện san chấn, biết được rằng chấn thương xảy ra với người thân trong gia đình hoặc bạn bè (Tử vong thực tế hoặc đe dọa phải có yếu tố bạo lực hay đột ngột), có trãi nghiệm tiếp xúc dai dẳng các sự kiện khó chịu về san chấn.
• Sự hiện diện của ≥1 triệu chứng xâm nhập kết hợp với san chấn:
○ tái phát, không chủ tâm, và phảichịu đựng những kỷ niệm đau buồn, những ác mộng, phản ứng phân ly (ví dụ, hồi tưởng), căng thẳng tâm lý hoặc sinh lý lúc gợi lại các chấn thương.
• Kiên quyết né tránh các kích thích liên quan với những san chấn theo ≥1 trong các cách sau:
○ Né tránh những ký ức đau buồn hay những vật gợi lại cảm xúc và hoàn cảnh (ví dụ như, người, địa điểm) của các san chấn.
• Thay đổi tiêu cực trong nhận thức và cảm xúc liên quan với san chấn, trong đó có ≥2 triệu chứng sau:
○ Không có khả năng nhớ lại khía cạnh quan trọng của chấn thương, sút giảm sự thích thú hoặc tham gia vào các hoạt động, cảm giác của sự tách biệt hay ghẻ lạnh từ những người khác, niềm tin tiêu cực dai dẳng, đổ lỗi sai lầm và trạng thái cảm xúc tiêu cực.
• Có sự thay đổi đối với kích thích và phản ứng liên quan đến san chấn, trong đó có ≥2 triệu chứng sau:
○ Hành vi cáu kỉnh, hay hung hăng, hành vi liều lĩnh hay tự hủy hoại, nhạy cảm, dễ giật mình với kích thích, khó tập trung, rối loạn giấc ngủ
• Thời gian xáo trộn> 1 tháng.
• Các triệu chứng gây căng thẳng và suy giảm chức năng có ý nghĩa lâm sàng.
• Cần xác định với các triệu chứng phân ly (giải thể nhân cách hoặc tri giác sai thực tại) hoặc với biểu hiện muộn (tiêu chuẩn đầy đủ không được đáp ứng cho đến khi ít nhất là 6 tháng sau sự kiện).
Adapted from DSM-5
So với DSM-IV-TR, thay đổi các tiêu chuẩn chẩn đoán cho PTSD trong DSM-5 bao gồm điều chỉnh cụm triệu chứng, bổ sung thêm một số triệu chứng mới, và tái phân loại PTSD như một ''Rối loạn liên quan stress và san chấn'' thay vì một rối loạn lo âu. Ngoài PTSD, thể loại mới này cũng bao gồm các tiêu chuẩn chẩn đoán rối loạn phản ứng liên quan, rối loạn giải tỏa ức chế rang buộc xã hội, ASD, và rối loạn điều chỉnh. Tiêu chuẩn chẩn đoán DSM-5 cho PTSD gọt giũa những định nghĩa về "sự kiện chấn thương tâm lý," và bây giờ có bốn cụm triệu chứng chứ không phải ba với "tránh né" và "tê liệt của sự đáp ứng" được tách ra (Bảng 28). DSM-5 cũng loại bỏ việc phân định PTSD cấp tính và mãn tính. Tiêu chuẩn chẩn đoán PTSD áp dụng cho người lớn, thanh thiếu niên và trẻ em> 6 tuổi. Một kiểu phụ đã được thêm vào cho trẻ em ≤6 tuổi, cũng như một triệu chứng phân chia xác định cho các bệnh nhân ở mọi lứa tuổi.
Trong tiêu chuẩn chẩn đoán DSM-5 cập nhật nhất được trình bày ở đây, điều quan trọng là cần lưu ý rằng các dữ liệu xử lý được mô tả trong phần này được dựa trên các bệnh nhân đáp ứng tiêu chuẩn DSM-IV (hoặc cũ hơn).
PTSD thường kèm theo rối loạn tâm thần khác, bao gồm cả các rối loạn lo âu và liên quan, MDD, và các rối loạn sử dụng chất, điều này có thể làm phức tạp chẩn đoán và quản lý. Ngoài ra, bệnh nhân bị PTSD thường xuyên có biểu hiện triệu chứng cơ thể và đau. Điều quan trọng là hỏi các bệnh nhân có triệu chứng tâm lý hoặc cơ thể về san chấn tâm lý.
Phòng ngừa và can thiệp sớm
Một số nghiên cứu đã đánh giá được can thiệp sớm với chiến lược tâm lý và dược lý cho công tác phòng chống PTSD. Phân tích tổng hợp ngẫu nhiên hiệu quả của việc phổ biến lan rộng bằng phỏng vấn tâm lý đơn hoặc đa phần sau chấn thương trong việc ngăn ngừa hoặc làm giảm cường độ của PTSD ở những người đã tiếp xúc với sự kiện san chấn tâm lý nhưng không được xác định bị bất kỳ khó khăn tâm lý cụ thể. Trong thực tế, các biện pháp can thiệp có thể có ảnh hưởng xấu đến một số cá nhân. Những phát hiện này chỉ liên quan đến phỏng vấn cá nhân; có đủ bằng chứng để nhận xét về các tiện ích của phỏng vấn nhóm.
Ngược lại, phân tích tổng hợp đã chứng minh lợi ích của liệu pháp nhận thức hành vi tập trung vào san chấn nhiều phần (TF-CBT) ở những bệnh nhân với ASD hoặc PTSD. Do đó, phỏng vấn tất cả các nạn nhân bị chấn thương là không nên, thay vào đó, sàng lọc và điều trị cá nhân thích hợp được ưu tiên. Đối với công tác phòng chống PTSD mạn tính ở những bệnh nhân mắc ASD hoặc PTSD cấp, TF-CBT tối giản có hiệu quả hơn cả việc chờ đợi điều trị và biện pháp can thiệp tư vấn hỗ trợ, nhưng không có bằng chứng về hiệu quả của cấu trúc đầy đủ so với can thiệp tối thiểu.
Có rất ít dữ liệu về việc sử dụng liệu pháp hóa dược cho công tác phòng chống PTSD. Trong một nghiên cứu thuần tập và Nghiên cứu thực nghiệm lâm sàng (RCT), việc dùng sớm benzodiazepin sau chấn thương là không có lợi, và có thể làm tăng nguy cơ phát triển PTSD. Tương tự như vậy, dữ liệu hồi cứu gợi ý rằng gabapentin hoặc pregabalin không có ảnh hưởng trên PTSD tiến triển. Dữ liệu từ các nghiên cứu thuần tập về việc sử dụng của propranolol beta-blocker đã bị mâu thuẫn, nhưng một RCT nhỏ đã cho thấy sự sụt giảm đáng kể về mức độ nghiêm trọng của các triệu chứng PTSD và khả năng thấp hơn của việc phát triển tiếp theo PTSD. Điều trị SSRI có hiệu quả đáng kể hơn giả dược trong việc ngăn ngừa các triệu chứng PTSD theo báo cáo cha mẹ nhưng không của báo cáo bệnh nhi trong một RCT ở trẻ em. Nghiên cứu thuần tập cho thấy rằng việc sử dụng sớm của morphine trong chăm sóc chấn thương có thể làm giảm nguy cơ của sự phát triển tiếp theo của PTSD ở trẻ em và người lớn.
Điều trị tâm lý
Phương pháp điều trị tâm lý cho PTSD thường bao gồm giáo dục về các rối loạn và điều trị chúng, cũng như tiếp xúc với những tín hiệu liên quan đến sự kiện san chấn. Tâm lý trị liệu đã chứng minh hiệu quả đáng kể, mặc dù một phân tích tổng hợp cho thấy nó có thể ít hiệu quả hơn so với hóa dược trong việc cải thiện PTSD và các triệu chứng trầm cảm kèm theo.
Phân tích tổng hợp của hơn 30 RCT can thiệp tâm lý cung cấp bằng chứng về hiệu quả của một số phương pháp tiếp cận CBT cho việc quản lý của PTSD mạn tính so với việc chờ đợi điều trị hoặc nhóm kiểm soát chăm sóc thông thường. Có bằng chứng cho thấy TF-CBT cá nhân, tái xử lý và giảm nhạy cảm chuyển động quan điểm (EMDR), quản lý căng thẳng, và TF-CBT nhóm có hiệu quả, trong khi điều trị tâm lý không tập trung vào san chấn khác (liệu pháp hỗ trợ, tư vấn gián tiếp, liệu pháp tâm động học, và thôi miên) không làm giảm các triệu chứng PTSD đáng kể. TF-CBT cá nhân và EMDR thực hiện có được hiệu quả như nhau, nhưng hiệu quả tốt hơn để quản lý stress trong điều trị PTSD. Một phân tích tổng hợp khác cũng cho thấy EMDR và TF-CBT đều hiệu quả như nhau. Tuy nhiên, trong một RCT đối kháng, EMDR làm phục hồi nhanh hơn so với sự cải thiện dần dần với TF-CBT tối giản. Phương pháp trị liệu nhận thức đã được sử dụng có hiệu quả trong điều trị PTSD do bị lạm dụng tình dục hoặc bạo lực giữa các cá nhân, chấn thương dân sự, và chấn thương quân sự.
Liệu pháp thay đổi nhận thức (CPT) là một giao thức hiệu quả kết hợp liệu pháp nhận thức và giải trình bằng văn bản; Tuy nhiên, phân tích các thành phần không tìm thấy có sự khác biệt trong hiệu quả việc dung đơn thuần một mình một trong hai thành phần hoặc các giao thức kết hợp.
Tiếp xúc kéo dài (PE) là một phương pháp CBT đã được nghiên cứu rộng rãi. Một phân tích tổng hợp của 13 RCT kết luận rằng liệu pháp PE có hiệu quả hơn so với chờ đợi điều trị, hoặc các tình trạng kiểm soát giả dược tâm lý, và hiệu quả như phương pháp điều trị tích cực khác (ví dụ, CBT, CPT, EMDR). Một nghiên cứu cho thấy rằng các buổi tiếp xúc hồi tưởng 30 phút có hiệu quả như các buổi 60 phút. Tưởng tượng xuất hiện có hiệu quả như trong tiếp xúc cơ thể.
Dữ liệu mâu thuẫn về những lợi ích của việc thêm tái cơ cấu nhận thức vào liệu pháp tiếp xúc; một số nghiên cứu cho thấy rằng việc tiếp xúc một mình là hiệu quả hơn là kết hợp, tuy nhiên, một RCT lớn tìm thấy sự kết hợp là tốt hơn so với tưởng tượng hoặc trong tiếp xúc thực tế đơn thuần đáng kể. Khi được sử dụng như là một hỗ trợ cho liệu pháp tiếp xúc, thay đổi cơ cấu nhận thức có thể cải thiện các vấn đề không sợ hãi như giận dữ và tội lỗi, và có thể là một phụ trợ hữu ích ở những bệnh nhân mà cảm xúc chiếm ưu thế. Tương tự như vậy, việc bổ sung phục hồi cảm xúc xã hội để vào liệu pháp tiếp xúc không cải thiện triệu chứng PTSD nhưng đã cải thiện chức năng xã hội trong các cựu chiến binh có PTSD mạn tính.
Phân tích tổng hợp và tổng quan hệ thống cho thấy hai hạn chế hiện tại của CBT cho PTSD. Việc đầu tiên là khoảng một phần ba đến một nửa số bệnh nhân còn trải nghiệm đáng kể các triệu chứng và suy yếu chức năng sau điều trị, các triệu chứng vẫn còn lại đáp ứng tiêu chí chẩn đoán khi theo dõi, hay tái phát và yêu cầu buổi củng cố. Vấn đề thứ hai liên quan đến giá trị bên ngoài. Trong khi CBT cho PTSD đã được chứng minh là có hiệu quả trong các RCT, có một thiếu hụt của các nghiên cứu hiệu quả để đề nghị rằng CBT có thể được phổ biến cho nhiều bệnh nhân thường được tìm thấy trong thực hành lâm sàng. Nhiều RCT đã loại trừ bệnh nhân với hồ sơ lâm sàng phức tạp bao gồm cả tiền sử tuổi thơ bị lạm dụng, những lạm dụng chất hiện tại, rối loạn nhân cách, hành vi tự sát hoặc tự gây thương tích, vô gia cư, người tị nạn, bạo lực người thân, và các triệu chứng phân ly có ý nghĩa trong số họ. Về vấn đề này, Bradley và cộng sự tìm thấy một liên kết tích cực giữa số lượng các tiêu chuẩn loại trừ và sức mạnh của các kích cỡ có hiệu lực, như là nghiên cứu với tiêu chí bao hàm chặt chẽ hơn có xu hướng báo cáo hiệu quả điều trị lớn hơn. Ngoài ra, nhiều nghiên cứu không báo cáo cho dù bệnh nhân gặp bất kỳ tác dụng phụ từ phương pháp điều trị tâm lý, hoặc tỷ lệ bỏ cuộc (dao động từ 0-50%) từ nhu cầu điều trị.
Liệu pháp hành vi biện chứng (DBT), được phát triển để giảm hành vi tự hại ở bệnh nhân rối loạn hành vi nhân cách (BPD), đã được chứng minh là hữu ích ở những bệnh nhân với PTSD. Khi được sử dụng như một tiền điều trị, DBT giảm hành vi tự hại cho phép hơn một nửa số bệnh nhân để trở thành đối tượng thích hợp cho điều trị PTSD.
Một nghiên cứu khác đã chứng minh một số thành công với điều trị PE của PTSD và lạm dụng chất kèm theo. Kết quả của một cuộc khảo sát chuyên gia lâm sàng gần đây về thực hành tốt nhất cho thấy CBT là hữu ích cho PTSD sợ hãi chủ yếu, trong khi phương pháp điều trị này có thể đòi hỏi một mô-đun điều trị bổ sung hướng đến việc điều chỉnh cảm xúc dành cho những bệnh nhân với chẩn đoán rối loạn stress cực độ (DESNOS) hoặc PTSD phức tạp.
Phương pháp điều trị dựa trên Internet đang khám phá ngày càng tăng, một phần bởi vì chúng có thể được quản lý từ xa và ẩn danh cho khu vực thiếu dịch vụ hoặc các khu vực bị thiên tai với một chi phí tương đối thấp. RCT đã chỉ ra rằng liệu pháp hỗ trợ ICBT hiệu quả hơn chờ đợi khám hoặc chiến lược kiểm soát chăm sóc hỗ trợ trong việc cải thiện các triệu chứng PTSD, trầm cảm, lo âu, và khuyết tật. Ngoài ra, một mối quan hệ trị liệu mạnh có thể được thiết lập thông qua internet, trong đó cải thiện quá trình điều trị. Liệu pháp tiếp xúc thực tế ảo (VRE) cũng đã chứng minh một số tiện ích trong việc cải thiện các triệu chứng PTSD. So với mặt đối mặt CBT, hội thảo video CBT là hiệu quả như nhau nhưng cung cấp dịch vụ CBT từ xa (Telehealth CBT) ít hiệu quả; Tuy nhiên, cả hai đều có hiệu quả so với trước khi điều trị.
Kết hợp điều trị tâm lý và dược lý
Nghiên cứu đánh giá điều trị kết hợp trong PTSD còn hạn chế; một phân tích được tìm thấy chỉ có bốn thử nghiệm nhỏ. Kết hợp SSRI cộng với tâm lý không tốt hơn so với tâm lý trị liệu một mình trong hai RCT, nhưng trong hai thử nghiệm khác đã cho thấy hiệu quả hơn hóa dược đơn thuần. Ngược lại, một RCT gần đây cho thấy điều trị kết hợp vượt trội so với tâm lý đơn thuần. Vai trò của việc kết hợp liệu pháp tâm lý và thuốc đòi hỏi phải nghiên cứu thêm.
Propranolol phối hợp thêm với liệu pháp tái kích hoạt san chấn đã được tìm thấy để giúp ngăn chặn tái củng cố của bộ nhớ sau chấn thương và do đó giảm phản ứng sinh lý và triệu chứng PTSD sau khi theo dõi ở thử nghiệm mở và ngẫu nhiên. Hai RCT đã tìm thấy rằng việc sử dụng d-cycloserine không làm tăng hiệu quả điều trị tổng thể của liệu pháp tiếp xúc, và trong thực tế có giảm sự đáp ứng điều trị tâm lý.
Ảnh hưởng lâu dài của việc điều trị tâm lý
Dữ liệu theo dõi mở của phương pháp điều trị tâm lý cho thấy rằng lợi ích được duy trì ở sáu để 18 tháng đánh giá sau khi điều trị. Theo dõi dài hạn bệnh nhân điều trị với EMDR cho thấy những lợi ích đã được duy trì sau ba năm, với đa số bệnh nhân phục hồi tình trạng ban đầu với công suất làm việc đầy đủ. Theo dõi rất dài hạn cho thấy những cải tiến trong PTSD và các triệu chứng liên quan đạt được với điều kiện CPT và PE đã được duy trì trong một thời gian dài năm đến 10 năm.
Điều trị hóa dược
Việc quản lý của bệnh nhân mắc PTSD nên thực hiện theo các nguyên tắc thảo luận trong phần 2. can thiệp hóa dược rằng có bằng chứng cho hiệu quả tốt trong điều trị PTSD bao gồm fluoxetine, paroxetine, sertraline và venlafaxine XR. Phương pháp điều trị được nghiên cứu để sử dụng trong PTSD đã được đánh giá theo các tiêu chí cho sức mạnh của bằng chứng (Bảng 1 và 2) và được tóm tắt trong Bảng 29 và 30.
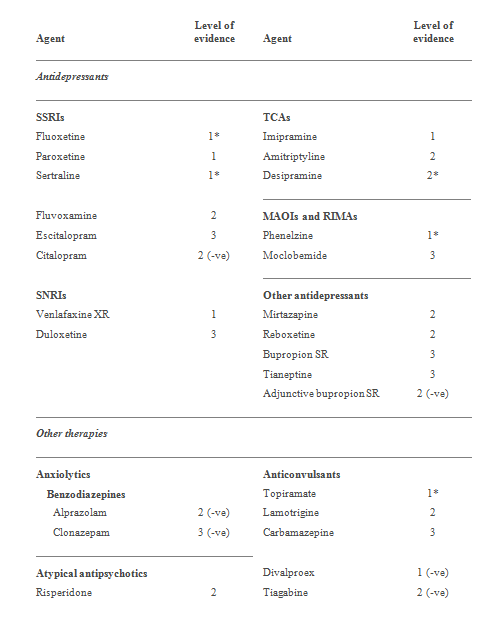
Bảng 29. Sức mạnh của bằng chứng về liệu pháp hóa dược cho các triệu chứng chủ yếu của PTSD
Bảng 30. Các khuyến nghị liệu pháp hóa dược cho các triệu chứng chủ yếu của PTSD
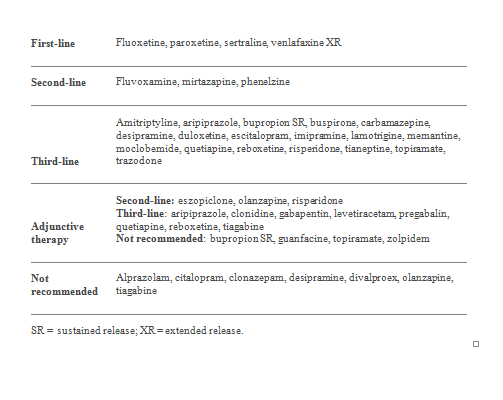
Những tác nhân lựa chọn đầu tiên
Thuốc chống trầm cảm (SSRIs & SNRIs): Bằng chứng từ các phân tích tổng hợp và RCT hỗ trợ việc sử dụng các paroxetine (SSRI) và venlafaxine XR (SNRI) (cả 2 level 1) trong lựa chọn điều trị đầu tiên với PTSD. Dữ liệu với fluoxetine được pha trộn, với cả tích cực và tiêu cực RCT (Level 1, mâu thuẫn). Cả tích cực và tiêu cực kết quả tương tự, có đối chứng với sertraline đã mang lại (Level 1, mâu thuẫn). Tuy nhiên, có vẻ như là đầy đủ dữ liệu từ các RCT lớn hơn để cho thấy rằng những chất này có thể được lựa chọn đầu tiên hiệu quả. Kết quả mâu thuẫn có thể liên quan đến các loại chấn thương, các cụm triệu chứng, và các bệnh đi kèm bao gồm trong các nghiên cứu khác nhau.
Những tác nhân lựa chọn thứ hai
Thuốc chống trầm cảm: Hiệu quả của mirtazapine đã được chứng minh trong một RCT nhỏ (Level 2) và ba thử nghiệm mở . Trong một thử nghiệm ngẫu nhiên, phân phối mở, tỷ lệ đáp ứng cao hơn đáng kể với mirtazapine hơn sertraline.
Fluvoxamine chứng minh hiệu quả cho PTSD trong các thử nghiệm mở, và trong một RCT là hiệu quả như reboxetine (Level 2) .
Phenelzine hiệu quả hơn giả dược trong hai RCT, nhưng không khác biệt đáng kể so với giả dược trong một nghiên cứu RCT chéo (Level 1, mâu thuẫn). Cần thận trọng khi sử dụng MAOIs vì những chế độ ăn uống kiêng khem và tiềm năng tương tác thuốc.
Những tác nhân lựa chọn thứ ba
Các tác nhân sau đây được khuyến cáo như là lựa chọn thứ ba vì dữ liệu hạn chế, tác dụng phụ, hoặc thiếu kinh nghiệm lâm sàng như một liệu pháp chính để điều trị PTSD.
Thuốc chống trầm cảm: Trong RCT nhỏ, imipramine (Level 1) và amitriptyline (Level 2) đã chứng minh một số hiệu quả ở những bệnh nhân mắc PTSD. Dữ liệu với desipramine được pha trộn, với một RCT cho thấy lợi ích đáng kể, trong đó có thể so sánh với paroxetin, và các cải tiến khác cho thấy trong trầm cảm đơn thuần. Trong khi RCT với TCAs đề xuất một số lợi ích với các tác nhân này, nó dường như là hạn chế.
Reboxetine và fluvoxamine là hiệu quả như nhau trong một RCT nhỏ (cả Level 2), và các nghiên cứu phân phối mở cho rằng bupropion SR, duloxetine, escitalopram, moclobemide, và tianeptine (tất cả Level 3) có thể hữu ích trong PTSD.
Thuốc chống co giật: Dữ liệu về topiramate được pha trộn, với một RCT tìm kiếm lợi ích đáng kể so với giả dược, trong khi cái khác thì không (Level 1, mâu thuẫn). Ngoài ra còn có ít dữ liệu cho thấy hiệu quả của thuốc chống co giật khác, bao gồm cả lamotrigine (Level 2) và carbamazepine (Level 3).
Thuốc chống loạn thần không điển hình: Một số dữ liệu cho thấy rằng thuốc chống loạn thần không điển hình, risperidone (Level 2), aripiprazole (Level 3), và quetiapine (Level 3) có thể là một lựa chọn hữu ích để thay thế SSRIs cho một số bệnh nhân bị PTSD. Một phân tích của bảy RCT sử dụng thuốc chống loạn thần không điển hình, hoặc như là đơn trị liệu hoặc hỗ trợ, kết luận rằng các thuốc này có thể có ích trong việc điều trị PTSD, đặc biệt đối với các triệu chứng "xâm nhập".
Phương pháp điều trị khác: một loạt nghiên cứu mở nhỏ gợi ý có lợi ích nhỏ, hàng loạt trường hợp mở đã gợi ý với trazodone, buspirone, và memantine (tất cả các cấp độ 4).
Phương pháp điều trị phụ trợ
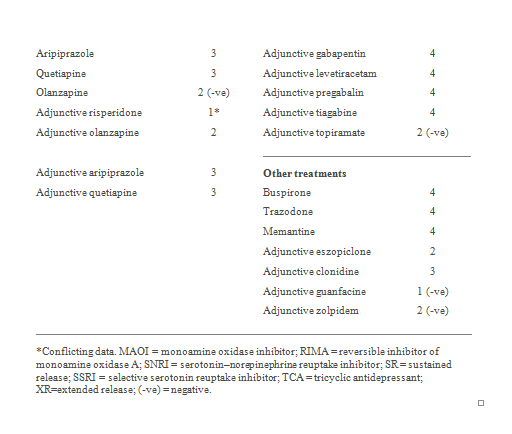
Chiến lược bổ trợ nói chung đã được nghiên cứu ở những bệnh nhân đã có một phản ứng nghèo nàn với liệu pháp thuốc chống trầm cảm đầy đủ, và có thể được xem xét cho những bệnh nhân bị PTSD kháng trị.
Liệu pháp bổ trợ hàng thứ hai: Trong một nghiên cứu ngẫu nhiên, eszopiclone bổ trợ có hiệu quả đáng kể hơn giả dược trong việc cải thiện các triệu chứng PTSD và giấc ngủ (Level 2). Có bằng chứng RCT cho việc sử dụng thuốc chống loạn thần không điển hình để bổ trợ, bao gồm cả risperidone (Level 1, mâu thuẫn) và olanzapine (Level 2), đối với bệnh nhân PTSD kháng trị. Trong khi một số RCT nhỏ chứng minh lợi ích với risperidone bổ trợ, một thử nghiệm lớn trong sáu tháng khoảng 250 bệnh nhân không cho thấy sự cải thiện các triệu chứng PTSD so với giả dược.
Liệu pháp bổ trợ hàng thứ ba: thử nghiệm phân phối mở và hàng loạt các trường hợp đề nghị rằng quetiapine bổ trợ hoặc aripiprazole (cả hai Level 3) là hữu ích ở những bệnh nhân với PTSD dai dẳng.
Tương tự như vậy, có một số dữ liệu cho thấy thuốc chống co giật bổ trợ bao gồm: gabapentin, Levetiracetam, pregabalin, hoặc tiagabine (tất cả các cấp độ 4), cũng như các chất chủ vận alpha clonidine-adrenergic (Level 3), có thể cải thiện các triệu chứng ở bệnh nhân PTSD kháng trị.
Phương pháp điều trị bổ trợ không được khuyến cáo: RCT nhỏ không cho thấy tính ưu việt của liệu pháp bổ trợ với guanfacine (Level 1, tiêu cực), bupropion SR (Level 2, tiêu cực), hoặc zolpidem (Level 2, tiêu cực). Trong khi hàng loạt trường hợp cho rằng topiramate bổ trợ có thể có hiệu quả trong điều trị PTSD-kháng trị, một RCT không cho thấy tính ưu việt so với giả dược (Level 2, tiêu cực).
Điều trị triệu chứng đặc hiệu liên quan PTSD
Một số tác nhân đã được sử dụng để nhắm mục tiêu các triệu chứng dặc hiệu liên quan đến PTSD. Prazosin đã chứng minh hiệu quả đáng kể trong việc giảm những cơn ác mộng san chấn và cải thiện chất lượng giấc ngủ ở những bệnh nhân với PTSD so với giả dược (Level 1). Một số dữ liệu phân phối mở cho rằng naltrexone có thể giúp giảm bớt những đoạn hồi tưởng (Level 3), và fluphenazine có thể cải thiện tái trải nghiệm san chấn qua các triệu chứng (Level 3).
Cyproheptadine là không hiệu quả cho những cơn ác mộng hoặc các vấn đề giấc ngủ ở bệnh nhân PTSD và thực sự có thể làm trầm trọng thêm rối loạn giấc ngủ (Level 2, tiêu cực).
Không được khuyến khích
Nói chung, dữ liệu hiện tại không hỗ trợ việc sử dụng các divalproex (Level 1, tiêu cực), alprazolam, citalopram, olanzapine, tiagabine (tất cả Level 2, tiêu cực), hoặc clonazepam (Level 3, tiêu cực).
Điều trị hóa dược duy trì
Liệu pháp dài hạn được đánh giá trong các nghiên cứu theo dõi tự nhiên và dự phòng tái phát. Nghiên cứu dự phòng tái phát là những người trong đó đáp ứng với điều trị SSRI được chọn ngẫu nhiên để tiếp tục điều trị tích cực hoặc giả dược. Một phân tích của ba nghiên cứu dự phòng tái phát bao gồm 272 bệnh nhân với PTSD, và tìm thấy sự giảm rất đáng kể trong tỷ lệ tái phát với điều trị SSRI tiếp so với giả dược trong khoảng sáu tháng (tỉ số nguy cơ tái phát là 0,25).
Trong các nghiên cứu RCT ngừng thuốc, fluoxetine và sertraline đã chứng minh tỷ lệ tái phát thấp hơn đáng kể hơn sáu tháng trong khoảng 5-22% với điều trị tích cực so với 16-50% với giả dược. Tuy nhiên, trong một RCT ngừng thuốc nhỏ, tiagabine không vượt trội so với giả dược trong việc ngăn ngừa tái phát.
Các nghiên cứu theo dõi dọc mở với paroxetine và sertraline đã chứng minh việc duy trì và tiếp tục cải tiến với liệu pháp tiếp tục hơn sáu đến 12 tháng điều trị SSRI.
Liệu pháp sinh học và thay thế
Nói chung, các liệu pháp này có thể hữu ích cho một số bệnh nhân; Tuy nhiên, nhiều dữ liệu hơn là cần thiết.
Liệu pháp sinh học: Trong RCT, kích thích từ xuyên sọ lặp lại (rTMS) là hiệu quả như đơn trị liệu hoặc như là một thuốc hỗ trợ cho SSRIs ở bệnh nhân PTSD (Level 1), và ít nhất một số cải tiến đã được duy trì ở mức hai đến ba tháng sau khi điều trị. Dữ liệu tương lai và quá khứ mở thấy rằng liệu pháp shock điện tâm thần bổ trợ có thể hữu ích ở những bệnh nhân với PTSD dai dẳng (Level 3).
Liệu pháp thay thế: Trong một nghiên cứu ngẫu nhiên, châm cứu hiệu quả hơn việc kiểm soát danh sách chờ đợi và hiệu quả như CBT nhóm (Level 2). Sử dụng bổ trợ thôi miên theo định hướng triệu chứng hoặc lặp đi lặp lại câu thần chú (cả Level 2) cải thiện các triệu chứng PTSD trong các thử nghiệm nhỏ; và trong một loạt trường hợp nhỏ, bệnh nhân bị PTSD hưởng lợi từ Thiền Siêu nghiệm (Level 4).
Tóm lược
Sự phổ biến của tỷ lệ mắc PTSD suốt đời là khoảng 6-9%; nó phổ biến hơn ở phụ nữ so với nam giới, với khởi phát thường vào giữa đến cuối tuổi 20. PTSD có liên quan với tỷ lệ cao về sự suy giảm chức năng, những than phiền về triệu chứng cơ thể, nguy cơ tự tử, và các rối loạn tâm thần kèm theo. Một chẩn đoán PTSD đòi hỏi bằng chứng của việc tiếp xúc với chấn thương, và được đặc trưng bởi các triệu chứng xâm nhập và phân ly.
Bằng chứng không hỗ trợ việc sử dụng rộng rãi của can thiệp sớm với chiến lược tâm lý dành cho công tác phòng chống PTSD. Phỏng vấn của tất cả các nạn nhân bị chấn thương là không nên, thay vào đó, sàng lọc và điều trị cá nhân thích hợp được ưa thích. Nói chung, có rất ít bằng chứng ủng hộ việc sử dụng hóa dược cho công tác phòng chống PTSD, với hầu hết các nghiên cứu cho thấy không có lợi ích phòng ngừa.
CBT là một lựa chọn đầu tiên có hiệu quả trong điều trị PTSD. Cách tiếp cận hiệu quả bao gồm TF-CBT, EMDR, PE, và liệu pháp quản lý stress. ICBT và VRE cũng đã chứng minh hiệu quả. Lợi ích được duy trì trong thời gian theo dõi dọc lâu dài lên đến một đến 10 năm sau khi điều trị. Nghiên cứu đánh giá kết hợp phương pháp điều trị tâm lý và hóa dược trong PTSD là có hạn, và điều này đòi hỏi phải nghiên cứu thêm.
Phương pháp tiếp cận hóa dược nên bắt đầu với một trong các tùy chọn thuộc hàng đầu tiên (first-line) trong đó bao gồm các thuốc SSRI như fluoxetin, paroxetine, sertraline hay, hoặc venlafaxine XR (SNRI). Nếu đáp ứng với liều tối ưu là không đầy đủ hoặc các cá nhân không dung nạp được, điều trị nên được chuyển sang một tác nhân khác của first-line hoặc second-line, hoặc một tác nhân second-line nên được bổ sung. Bệnh nhân bị PTSD có thể đạt một ít thành tựu trong quá trình điều trị, và điều quan trọng là phải đảm bảo thậm chí thành tựu nhỏ đạt được với điều trị ban đầu. Do đó, tăng thêm với các tác nhân second-line hoặc third-lỉne có thể quan trọng ngay từ đầu trong điều trị.
Những bệnh nhân không đáp ứng với nhiều đợt đa liệu pháp được coi là có bệnh điều trị dai dẳng. Ở những bệnh nhân như vậy điều quan trọng là phải đánh giá lại chẩn đoán và xem xét các điều kiện y tế và tâm thần kèm theo xem có ảnh hưởng đến đáp ứng với điều trị. Các tác nhân third-line, liệu pháp bổ trợ, cũng như phương pháp điều trị sinh học và thay thế có thể hữu ích khi bệnh nhân không đáp ứng với một thử nghiệm điều trị tối ưu của phương pháp điều trị first-line và second-line được sử dụng một mình và kết hợp./.
Lược dịch: Nguyễn Đăng Nguyên